El consentimiento informado es un pilar fundamental en el campo de la bioética y la atención médica, establecido con el objetivo de proteger los derechos y la autonomía de los pacientes. Este proceso no solo implica que un individuo dé su autorización para recibir un tratamiento, sino que también incluye el entendimiento de la naturaleza de dicho tratamiento, los riesgos y beneficios que conlleva, así como las alternativas disponibles. El concepto puede parecer sencillo, pero sus implicaciones son profundas y complejas, afectando la relación entre el paciente y su profesional de la salud y, en un sentido más amplio, el sistema sanitario en su totalidad.
Este artículo tiene como objetivo explorar en profundidad el concepto de consentimiento informado, analizando su definición, importancia y los elementos que lo componen. A través de diversos subtítulos, se pretende abordar tanto la teoría como la práctica de este concepto, desde sus aplicaciones en la medicina hasta las implicaciones éticas y legales que plantea. Comprender el consentimiento informado no solo es esencial para los profesionales de la salud, sino también para los pacientes, quienes deben ser empoderados para tomar decisiones informadas respecto a su propia salud.
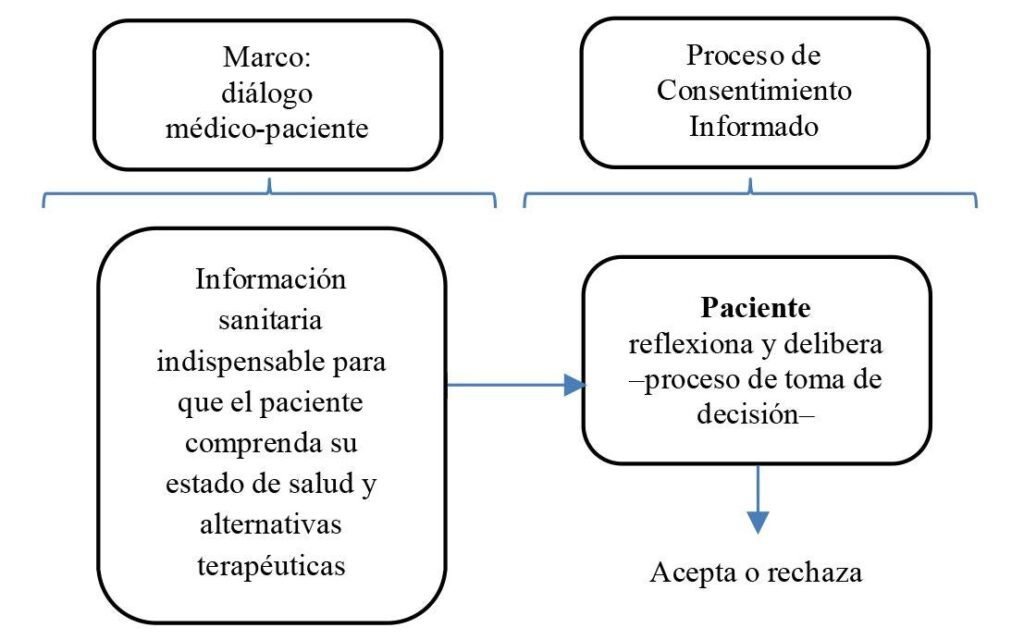
¿Qué es el Consentimiento Informado?
El consentimiento informado se refiere a la autorización que un paciente otorga para llevar a cabo un procedimiento médico después de haber recibido información adecuada y comprensible sobre el mismo. Este : proceso busca asegurar que los pacientes estén completamente informados respecto a las características de su condición médica, las opciones de tratamiento disponibles, así como los riesgos y beneficios asociados con cada opción. Para que el consentimiento sea considerado válido, es crucial que el paciente sea capaz de comprender la información proporcionada, tomando en cuenta su edad, capacidad mental, nivel educativo y contexto cultural.
Además, la obtención del consentimiento informado debe llevarse a cabo sin coacción ni presiones de ninguna índole. Esto implica que el profesional de la salud debe adoptar un enfoque de comunicación clara, en la que se fomente un diálogo abierto y donde el paciente se sienta cómodo haciendo preguntas y expresando inquietudes. La ausencia de algún elemento esencial puede comprometer no solo la legitimidad de la autorización en sí, sino también la confianza que el paciente deposita en su médico.
La Importancia del Consentimiento Informado
Entender la relevancia del consentimiento informado es esencial para apreciar su impacto en la práctica médica. En primer lugar, este proceso respeta la autonomía del paciente, un principio ético fundamental en la atención médica. Reconocer la capacidad de un individuo para tomar decisiones sobre su propio cuerpo y salud no solo es un derecho legal, sino también un gesto de respeto hacia la persona. Al empoderar a los pacientes, se fomenta un sentido de responsabilidad personal y se promueve un enfoque colaborativo en la toma de decisiones.
Desde una perspectiva legal, el consentimiento informado actúa como una protección tanto para el paciente como para el profesional de la salud. En caso de que surjan complicaciones o insatisfacción con el tratamiento, la existencia de un consentimiento informado adecuado puede ayudar a prevenir litigios. Esto se debe a que demostrar que el paciente fue debidamente informado y que otorgó su autorización puede servir como una defensa potente ante posibles demandas por negligencia. Además, la falta de consentimiento informado puede resultar en sanciones legales e incluso en la revocación de licencias para ejercer la medicina.
Elementos Clave del Consentimiento Informado
El proceso de consentimiento informado consta de varios elementos clave que son indispensables para garantizar su efectividad y validez. En primer lugar, la **información** es fundamental; los pacientes deben recibir datos claros y comprensibles sobre su diagnóstico, el tratamiento propuesto y las opciones alternativas. Esta información debe ser presentada de manera que sea accesible y relevante para el paciente, evitando terminología médica que pueda confundir.
Otro elemento importante es la **capacidad** del paciente para otorgar el consentimiento. Esto requiere que el paciente no esté bajo los efectos de sustancias que puedan comprometer su juicio ni que tenga condiciones mentales que inhiban su capacidad de comprensión. Asimismo, es crucial que los pacientes cuenten con **tiempo suficiente** para considerar la información recibida y tomar una decisión informada, así como **la posibilidad de hacer preguntas** y discutir cualquier duda que puedan tener.
Desafíos en la Obtención del Consentimiento Informado
A pesar de su importancia, el proceso de obtener consentimiento informado enfrenta varios desafíos. Uno de los principales obstáculo es el **desequilibrio de poder** que puede existir entre el médico y el paciente. Algunas veces, los pacientes pueden sentirse intimidados o abrumados por la figura del profesional de la salud, lo que les puede llevar a aceptar tratamientos sin realmente entender todas las implicaciones. Este fenómeno puede ser aún más pronunciado en poblaciones vulnerables, donde factores como la edad, el nivel educativo y las diferencias culturales pueden influir en la capacidad del paciente para involucrarse en la toma de decisiones.
Además, la **presión de tiempo** en entornos clínicos puede impedir la correcta transmisión de información y llevar a una obtención apresurada del consentimiento. Los profesionales de la salud, a menudo concentrados en cumplir con múltiples responsabilidades durante un día laboral, pueden ofrecer información de una manera que no permita a los pacientes asimilarla adecuadamente. Esto subraya la necesidad de encontrar un equilibrio entre la eficiencia operativa y la atención centrada en el paciente, siempre priorizando el bienestar de este último.
Consentimiento Informado en Diversos Contextos
El concepto de consentimiento informado no es exclusivo de la atención médica general; también tiene aplicaciones en otros contextos, como en investigaciones clínicas, procedimientos quirúrgicos y tratamientos experimentales. En el ámbito de la investigación, por ejemplo, es esencial que los participantes conozcan los posibles riesgos y beneficios de participar en un estudio. Aquí, el consentimiento se convierte en un aspecto ético crucial, cuya validez está sujeta a regulaciones y estándares establecidos.
En el contexto de tratamientos experimentales, en los que los pacientes pueden estar expuestos a terapias no aprobadas o nuevos fármacos, el consentimiento informado debe ser aún más exhaustivo. Es aquí donde los investigadores deben asegurarse de que los participantes entiendan no solo los beneficios potenciales, sino también las incertidumbres y riesgos asociados con los estudios clínicos. Asimismo, los desafíos éticos pueden resultar más complejos, ya que muchas veces se presentan dilemas en los que el bienestar del paciente puede entrar en conflicto con los objetivos de la investigación.
Reflexiones Finales sobre el Consentimiento Informado
El consentimiento informado no es simplemente un trámite administrativo; es, en esencia, un acto de respeto hacia los pacientes y sus derechos. A medida que el ámbito de la medicina continúa evolucionando, se vuelve cada vez más crucial que los profesionales de salud mantengan un compromiso firme con este principio. La búsqueda de un equilibrio adecuado entre las necesidades del paciente y las exigencias del sistema de salud es continua y requiere de una comunicación clara y empática.
Por lo tanto, los sistemas de salud deben fomentar un entorno donde el diálogo y la transparencia sean ágiles y accesibles. Al hacerlo, no solo se promueve un mayor respeto hacia la autonomía del paciente, sino que también se contribuye a fortalecer la relación médico-paciente, esencial para una atención de calidad. En última instancia, el objetivo debe ser siempre proporcionar al paciente el poder de tomar decisiones informadas sobre su salud, capacitando a cada individuo para convertirse en su mejor defensor.


