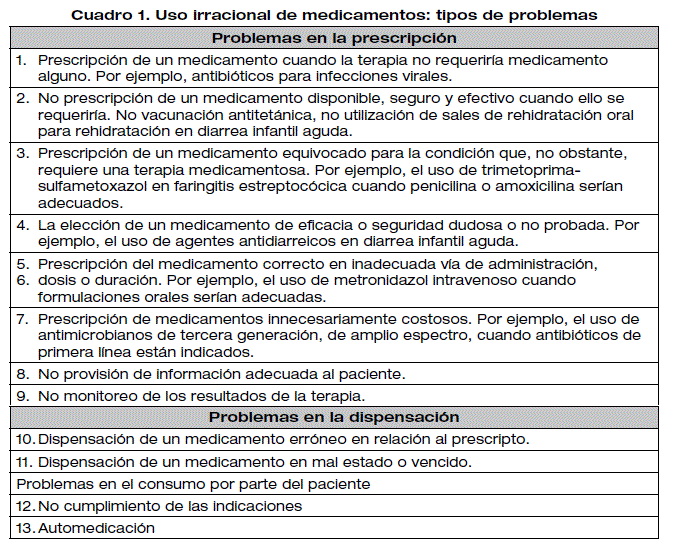
La prescripción de medicamentos es una actividad crítica en el ámbito de la salud que requiere no solo conocimiento médico, sino también un excelente juicio clínico. La capacidad para prescribir de manera efectiva y ética puede influir significativamente en la salud de los pacientes, la eficacia de los tratamientos y el uso responsable de los recursos sanitarios. A lo largo del tiempo, se ha dado importante atención al desarrollo de criterios que guíen a los profesionales de la salud en este proceso, particularmente en un contexto donde la polifarmacia y las reacciones adversas son cada vez más comunes.
Este artículo se propone explorar en profundidad los criterios para la prescripción de medicamentos, analizando su importancia, las consideraciones que deben tomarse en cuenta, así como las mejores prácticas que los médicos y otros profesionales de la salud deben seguir para asegurar una atención de calidad. Abordaremos aspectos tanto médicos como éticos que intervienen en la toma de decisiones clínicas y que, en última instancia, impactan en el bienestar de los pacientes.
Importancia de la correcta prescripción de medicamentos
La correcta prescripción de medicamentos es crucial por diversas razones. En primer lugar, una prescripción inadecuada puede dar lugar a efectos adversos que no solo afectan la salud del paciente, sino que también pueden incrementar el coste de atención sanitaria. Cada medicamento tiene sus indicaciones, contraindicaciones y efectos secundarios; por lo tanto, la falta de atención a estos aspectos puede resultar en complicaciones serias. Un dato alarmante es que, según la Organización Mundial de la Salud (OMS), las reacciones adversas a medicamentos son una de las principales causas de hospitalización en muchos países.
En segundo lugar, una prescripción adecuada no solo se basa en el diagnóstico del paciente, sino también en su factor demográfico, histórico clínico, y los tratamientos previos que ha recibido. Tomar en cuenta estos elementos permite al profesional formular un plan de tratamiento individualizado y eficaz, que minimiza riesgos y maximiza la eficacia del tratamiento. La personalización de la prescripción también es vital en un contexto donde la farmacogenómica comienza a jugar un papel importante, permitiendo a los médicos adaptar los tratamientos a las características genéticas de los pacientes.
Criterios generales para la prescripción de medicamentos
Existen varios criterios generales que los profesionales deben considerar al prescribir medicamentos. Estos criterios están diseñados para guiar a los médicos en sus decisiones y mitigar riesgos asociados a la** polifarmacia** y otros problemas relacionados. En primer lugar, la indicación del medicamento debe ser precisa y estar respaldada por evidencia científica. Esto implica que el tratamiento elegido debe tener un respaldo en consensos médicos y guías de prácticas clínicas que avalen su uso en condiciones específicas.
La seguridad del medicamento también debe ser evaluada. Esto incluye la revisión de las interacciones fármaco-fármaco, que pueden generar complicaciones imprevistas. Adicionalmente, el perfil de efectos secundarios del medicamento debe sopesarse en comparación con los beneficios esperados. Si un medicamento presenta un alto riesgo de efectos indeseados y sus beneficios son marginales, puede ser preferible explorar alternativas terapéuticas.
Otro criterio clave es la eficacia del medicamento. Un profesional debe considerar la evidencia que respalda la efectividad del tratamiento en la población específica a la que pertenece el paciente. Los medicamentos deben ser seleccionados no solo en base a su aprobación para el tratamiento de una condición específica, sino también a su rendimiento en estudios clínicos relevantes.
La relación médico-paciente en la prescripción
La relación entre el médico y el paciente es otro factor crítico en el proceso de prescripción de medicamentos. Esta relación debe basarse en la confianza y la comunicación efectiva. Un médico que escuche las preocupaciones y expectativas del paciente está mejor posicionado para seleccionar tratamientos que los pacientes se favorecerán y entenderán. Es imperativo que los médicos expliquen claramente las razones detrás de la selección de un medicamento, así como posibles efectos secundarios y alternativas terapéuticas. La toma de decisiones compartida es un modelo que se ha demostrado efectivo en el contexto de la atención farmacológica.
Además, la educación del paciente juega un papel crucial. Patient education empowers individuals to engage actively in their treatment processes, improving medication adherence and overall health outcomes. Cuando los pacientes comprenden el valor de sus tratamientos y son partícipes en el proceso de toma de decisiones, el éxito del tratamiento aumenta significativamente.
Aspectos éticos en la prescripción de medicamentos
Los aspectos éticos son fundamentales en cualquier decisión médica, incluida la prescripción de medicamentos. Los profesionales de la salud deben tener en cuenta no solo la efectividad clínica y la seguridad, sino también las implicaciones éticas de sus decisiones. Esto abarca realizar una evaluación objetiva de las necesidades del paciente versus los intereses comerciales de la industria farmacéutica, que a menudo pueden influir en las decisiones de prescripción. Es vital que los médicos eviten caer en la trampa de la medicalización innecesaria y se enfoquen en el bienestar de sus pacientes.
El principio de justicia también debe tenerse en cuenta, garantizando que todos los pacientes reciban el mismo nivel de atención y acceso a tratamientos médicos. Esto implica ser conscientes de los sesgos que pueden surgir en la práctica clínica y tomar pasos proactivos para abordarlos.
El papel de la tecnología en la prescripción de medicamentos
La tecnología ha transformado muchos aspectos de la atención médica, incluyendo la prescripción de medicamentos. Las herramientas de telemedicina y los sistemas de registro electrónico de salud permiten a los médicos acceder a información relevante de manera más rápida y eficiente. Los softwares de apoyo a la decisión clínica, por ejemplo, ofrecen recordatorios sobre interacciones medicamentosas y dosificaciones recomendadas, que facilitan la labor de los profesionales. Sin embargo, es esencial que los médicos no se dependan completamente de la tecnología y mantengan su juicio clínico como la principal herramienta de decisión.
Además, la implementación de aplicaciones y plataformas de gestión de salud en línea permite a los pacientes monitorear su medicación, recibir recordatorios de toma y comunicarse con profesionales de salud. Estos avances facilitan que los pacientes cumplan con sus regímenes médicos, lo que es crucial para mejorar los resultados de salud.
Conclusión: Un proceso vital para el bienestar del paciente
Los criterios para la prescripción de medicamentos son una parte fundamental de la atención médica moderna. La correcta **prescripción** no solo evita riesgos asociados a las reacciones adversas, sino que también asegura que los tratamientos sean efectivos y adecuados para las necesidades y circunstancias de cada paciente. Consideraciones como la seguridad, eficacia, y la relación médico-paciente son cruciales en este proceso. Asimismo, los aspectos éticos, la tecnología y la educación del paciente son elementos que deben integrarse en el enfoque de prescripción.
La responsabilidad de un médico no termina en la simple elección de un tratamiento; abarca un compromiso constante hacia el bienestar del paciente. A medida que avanzamos hacia un futuro donde la personalización y la tecnología juegan roles cada vez más prominentes, es esencial que los profesionales de la salud mantengan un enfoque centrado en el paciente y éticamente responsable en su práctica de prescripción, asegurando así que cada decisión tomada sea un paso hacia una atención sanitaria óptima.


